بیماری عروق کرونر چیست؟ علائم و پیشگیری
بیماری عروق کرونر چیست؟ علائم و پیشگیری
بیماری عروق کرونر اغلب سال ها بدون علامت باقی می ماند اما با پیشرفت تنگی رگ ها بدن شروع به ارسال هشدارهایی می کند. مهم ترین نشانه این بیماری درد قفسه سینه یا همان آنژین صدری (Angina Pectoris) است که معمولاً به صورت احساس فشار یا سنگینی در سمت چپ قفسه سینه بروز می کند. این درد ممکن است به بازو گردن فک یا پشت نیز گسترش یابد.
برخی افراد به ویژه زنان و سالمندان ممکن است بدون درد مشخص تنها با علائمی مانند تنگی نفس تهوع سرگیجه یا خستگی شدید مواجه شوند. پزشکان هشدار می دهند که نادیده گرفتن این نشانه ها می تواند منجر به حمله قلبی شود.
علائم شایع بیماری عروق کرونر در مراحل اولیه
در مراحل ابتدایی علائم ممکن است خفیف یا متناوب باشند و پس از فعالیت بدنی یا استرس بیشتر بروز کنند. این نشانه ها عبارت اند از
- احساس فشار یا سوزش در قفسه سینه
- تنگی نفس هنگام فعالیت
- ضعف یا سرگیجه ناگهانی
- عرق سرد و اضطراب بدون دلیل مشخص
گاهی بیماران این علائم را به خستگی ساده یا مشکلات گوارشی نسبت می دهند در حالی که این نشانه ها ممکن است هشدار سکته قلبی باشند.
نشانه های هشداردهنده حمله قلبی ناشی از بیماری عروق کرونر
وقتی پلاک درون عروق کرونر پاره می شود لخته خون جریان را متوقف کرده و حمله قلبی (Myocardial Infarction) رخ می دهد. در این حالت فرد معمولاً درد شدیدی را در مرکز قفسه سینه احساس می کند که بیش از 15 دقیقه طول می کشد و با تنگی نفس و عرق سرد همراه است.
در چنین شرایطی تأخیر در مراجعه به اورژانس می تواند جان بیمار را به خطر اندازد. پزشکان تأکید دارند که اقدام فوری در 60 دقیقه اول شانس نجات و بازگشت عملکرد طبیعی قلب را چند برابر می کند. داروهایی مانند نیتروگلیسیرین (Nitroglycerin) یا آسپرین (Aspirin) می توانند در مراحل اولیه کمک کننده باشند اما درمان اصلی باید در بیمارستان انجام شود.
علل بیماری عروق کرونر و عوامل خطرساز اصلی
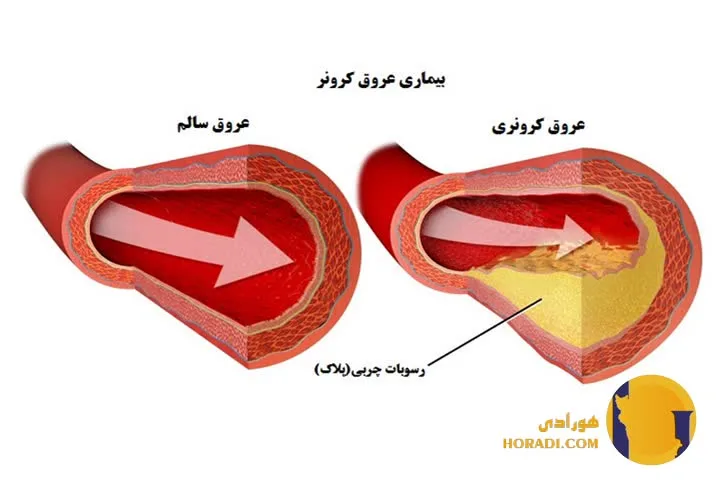
بیماری عروق کرونر نتیجه ی ترکیب پیچیده ای از عوامل ژنتیکی سبک زندگی و وضعیت های مزمن بدن است. این بیماری زمانی آغاز می شود که چربی کلسترول و سایر مواد در دیواره ی شریان ها جمع می شوند و پلاک هایی را تشکیل می دهند که به تدریج مسیر جریان خون به قلب را مسدود می کنند.
مطالعات انجمن قلب آمریکا (AHA) در سال 2023 نشان می دهد افرادی که دارای رژیم غذایی پرچرب سیگار مصرف می کنند یا فعالیت بدنی کمی دارند تا 3 برابر بیشتر در معرض ابتلا به بیماری عروق کرونر قرار می گیرند.
از سوی دیگر برخی فاکتورها مانند دیابت (Diabetes Mellitus) فشار خون بالا (Hypertension) و چاقی شکمی سرعت پیشرفت تنگی عروق را افزایش می دهند. پزشکان تأکید می کنند که شناخت این عوامل و کنترل آن ها نخستین گام برای پیشگیری از این بیماری کشنده است.
عوامل ژنتیکی و ارثی در بیماری عروق کرونر
تحقیقات اخیر نشان داده است که ژن ها نقش مهمی در استعداد ابتلا به بیماری عروق کرونر دارند. اگر یکی از اعضای درجه یک خانواده (پدر مادر یا خواهر و برادر) پیش از سن 55 سالگی دچار سکته یا انسداد عروق کرونر شده باشد احتمال بروز بیماری در نسل بعدی افزایش می یابد.
برخی ژن ها با افزایش سطح کلسترول بد (LDL) یا کاهش کلسترول خوب (HDL) زمینه را برای تشکیل سریع تر پلاک های چربی فراهم می کنند.با این حال ژنتیک سرنوشت نهایی نیست. پزشکان معتقدند که سبک زندگی سالم می تواند اثر ژن های پرخطر را تا 50 درصد کاهش دهد. تغذیه مناسب فعالیت بدنی منظم و پرهیز از دخانیات می تواند تأثیر ژن های مضر را خنثی کند.
سبک زندگی و بیماری های زمینه ای به عنوان عوامل خطرساز
سبک زندگی ناسالم یکی از مهم ترین عوامل ایجاد بیماری عروق کرونر است. مصرف غذاهای فرآوری شده چربی های ترانس کم تحرکی و استرس های طولانی مدت باعث افزایش فشار خون و چربی خون می شوند. در کنار این موارد بیماری هایی مانند دیابت نوع 2 سندرم متابولیک و آپنه خواب (Sleep Apnea) نیز خطر ابتلا را دوچندان می کنند.
پزشکان توصیه می کنند که افراد در معرض خطر سالانه چکاپ کامل قلبی انجام دهند و در صورت مشاهده ی هر علامت هشداردهنده درمان دارویی و اصلاح سبک زندگی را هم زمان آغاز کنند. داروهایی مانند استاتین ها (Statins) و مهارکننده های ACE می توانند نقش مؤثری در کنترل این عوامل داشته باشند.
روش های تشخیص بیماری عروق کرونر در مراحل مختلف
تشخیص دقیق بیماری عروق کرونر (Coronary Artery Disease) یکی از مهم ترین مراحل در پیشگیری از سکته های قلبی است. پزشکان با ترکیبی از معاینه بالینی بررسی سابقه خانوادگی و آزمایش های تخصصی وجود تنگی یا انسداد عروق را مشخص می کنند.
در مراحل اولیه تشخیص می تواند با آزمایش های ساده ای مانند نوار قلب (Electrocardiogram – ECG) آغاز شود اما در مراحل پیشرفته تر نیاز به تصویربرداری های دقیق تری وجود دارد.
با پیشرفت فناوری های تصویربرداری امروزه پزشکان قادرند حتی کوچک ترین انسدادها را نیز شناسایی کنند. تشخیص به موقع شانس موفقیت درمان را به ویژه با دارو و تغییر سبک زندگی افزایش می دهد.
آزمایش های غیرتهاجمی برای تشخیص بیماری عروق کرونر
در مراحل اولیه یا در افراد مشکوک آزمایش های غیرتهاجمی (Non-Invasive Tests) به کار می روند. مهم ترین آن ها عبارت اند از
- نوار قلب (ECG) برای بررسی ریتم و عملکرد الکتریکی قلب.
- اکوکاردیوگرافی (Echocardiography) استفاده از امواج صوتی برای مشاهده عملکرد دریچه ها و دیواره قلب.
- تست استرس (Stress Test) ثبت فعالیت قلب در هنگام ورزش یا تزریق دارو برای شبیه سازی استرس فیزیکی.
این روش ها معمولاً بدون درد و بی خطر هستند و اطلاعات ارزشمندی درباره جریان خون قلب ارائه می دهند. در بسیاری از موارد نتایج همین آزمایش ها می تواند به پزشک در تشخیص زودهنگام کمک کند.
روش های تهاجمی و تصویربرداری پیشرفته
در مواردی که احتمال انسداد بالا باشد پزشک از روش های تهاجمی تر برای مشاهده مستقیم عروق استفاده می کند. آنژیوگرافی کرونری (Coronary Angiography) یکی از دقیق ترین روش هاست که در آن ماده حاجب به درون رگ ها تزریق و با اشعه X تصویربرداری می شود. این روش امکان مشاهده موقعیت دقیق انسداد و شدت آن را فراهم می کند.
در کنار آن سی تی آنژیوگرافی (CT Angiography) و MRI قلبی (Cardiac MRI) نیز در سال های اخیر به عنوان جایگزین های کم تهاجمی مورد استفاده قرار گرفته اند. این فناوری ها به پزشکان اجازه می دهند بدون نیاز به جراحی سلامت عروق قلب را با دقت بالا بررسی کنند.
درمان بیماری عروق کرونر با دارو و روش های نوین پزشکی
درمان بیماری عروق کرونر (Coronary Artery Disease) با هدف بازگرداندن جریان طبیعی خون به قلب و جلوگیری از پیشرفت انسداد رگ ها انجام می شود.
بسته به شدت بیماری درمان می تواند از داروهای ساده تا روش های تهاجمی تر مانند آنژیوپلاستی یا جراحی بای پس متغیر باشد. پزشکان تأکید دارند که تشخیص زودهنگام و آغاز به موقع درمان می تواند خطر سکته قلبی را تا 70 درصد کاهش دهد.
درمان دارویی در بیماری عروق کرونر
اولین گام در کنترل بیماری درمان دارویی است. داروها با هدف کاهش فشار خون پایین آوردن سطح کلسترول و جلوگیری از لخته شدن خون تجویز می شوند. رایج ترین داروهای مورد استفاده عبارت اند از
- آسپرین (Aspirin) برای جلوگیری از تشکیل لخته خون در عروق.
- استاتین ها (Statins) کاهش کلسترول بد (LDL) و تثبیت پلاک های چربی.
- بتابلوکرها (Beta Blockers) کاهش ضربان قلب و فشار بر عضله ی قلب.
- مهارکننده های ACE کاهش فشار خون و محافظت از عملکرد قلب.
مصرف منظم دارو و پیگیری دقیق تجویز پزشک یکی از مهم ترین عوامل موفقیت درمان محسوب می شود. قطع ناگهانی داروها بدون مشورت با پزشک می تواند عوارض خطرناکی به همراه داشته باشد.
درمان های تهاجمی و روش های نوین پزشکی
در مواردی که انسداد عروق شدید باشد و داروها نتوانند مؤثر باشند از روش های تهاجمی استفاده می شود. آنژیوپلاستی (Angioplasty) روشی است که در آن با استفاده از بالون کوچک مسیر رگ باز شده و در برخی موارد استنت (Stent) یا همان فنر فلزی در محل تنگی قرار داده می شود تا از انسداد مجدد جلوگیری کند.
در بیماران پیشرفته تر جراحی بای پس کرونری (Coronary Bypass Surgery) انجام می شود که در آن مسیر جدیدی برای عبور خون به دور از محل انسداد ایجاد می شود. در سال های اخیر استفاده از ربات های جراح و تکنولوژی های کم تهاجمی باعث شده این عمل ها با دقت بیشتر و دوره نقاهت کوتاه تر انجام شوند.
نقش تغذیه و سبک زندگی در پیشگیری از بیماری عروق کرونر
پیشگیری از بیماری عروق کرونر (Coronary Artery Disease) بیش از هر چیز به سبک زندگی و الگوی تغذیه ای سالم وابسته است. مطالعات پزشکی نشان داده اند که بیش از 80٪ از موارد بروز این بیماری با تغییر در عادات غذایی و افزایش فعالیت بدنی قابل پیشگیری است.
رژیم های غذایی غنی از میوه سبزی غلات کامل و چربی های مفید مانند روغن زیتون می توانند خطر انسداد رگ های کرونر را کاهش دهند.
پزشکان تغذیه بر این باورند که مصرف بیش از حد نمک قند و چربی های اشباع یکی از مهم ترین دلایل افزایش کلسترول بد (LDL) و التهاب در دیواره ی رگ ها است. بنابراین اصلاح رژیم غذایی نه تنها از ابتلا به بیماری جلوگیری می کند بلکه در کنار دارو و درمان های پزشکی روند بهبود را نیز تسریع می کند.
تغذیه مناسب برای سلامت عروق کرونر
یک برنامه ی غذایی ضدالتهاب می تواند نقش محافظتی برای قلب داشته باشد. پزشکان توصیه می کنند مواد غذایی زیر در رژیم روزانه گنجانده شوند
- ماهی های چرب مانند سالمون و تن برای تأمین اسیدهای چرب امگا-3
- میوه ها و سبزیجات رنگارنگ به دلیل وجود آنتی اکسیدان ها
- غلات کامل به جای نان و برنج سفید
- مغزها و دانه هایی مانند گردو بادام و چیا
از سوی دیگر باید از مصرف فست فودها نوشیدنی های قندی و گوشت های فرآوری شده اجتناب کرد. این تغییرات ساده اما پایدار می تواند تأثیر قابل توجهی بر سلامت قلب و عروق داشته باشد.
ورزش ترک سیگار و مدیریت استرس
تحرک بدنی منظم یکی از مهم ترین ابزارهای طبیعی برای پیشگیری از بیماری عروق کرونر است. انجام حداقل 150 دقیقه ورزش هوازی در هفته مانند پیاده روی سریع شنا یا دوچرخه سواری باعث تقویت عملکرد قلب و افزایش جریان خون می شود.
ترک سیگار و الکل نیز از عوامل کلیدی در کاهش خطر بیماری محسوب می شوند. نیکوتین باعث تنگ شدن عروق و افزایش فشار خون می گردد. در کنار این موارد مدیریت استرس از طریق تمرینات تنفسی مدیتیشن یا یوگا می تواند نقش مؤثری در حفظ تعادل روانی و سلامت قلب ایفا کند.
آمار جهانی و دیدگاه پزشکان درباره بیماری عروق کرونر
بیماری عروق کرونر (Coronary Artery Disease) همچنان یکی از اصلی ترین علل مرگ ومیر در جهان است. بر اساس گزارش سازمان جهانی بهداشت (WHO) در سال 2024 این بیماری سالانه حدود 9 میلیون نفر را در سراسر دنیا به کام مرگ می کشاند.
در ایران نیز آمارها نشان می دهد که حدود 40٪ از مرگ های ناشی از بیماری های قلبی به عروق کرونر مربوط است. پزشکان معتقدند این روند در صورت ادامه ی سبک زندگی کم تحرک و تغذیه ناسالم تا سال 2030 به میزان چشمگیری افزایش خواهد یافت.
اما خبر خوب این است که با پیشرفت های پزشکی داروها و روش های نوین درمانی احتمال کنترل و حتی معکوس کردن روند بیماری افزایش یافته است. پزشکان تأکید دارند که تشخیص زودهنگام از طریق آزمایش خون نوار قلب (ECG) و تست استرس قلب می تواند جان بیماران زیادی را نجات دهد.
دیدگاه پزشکان متخصص قلب
- دکتر امیررضا صادقی متخصص قلب و عروق می گوید «پیشگیری مؤثر از بیماری عروق کرونر از خانه و سفره ی غذایی هر فرد آغاز می شود. اگر مردم مصرف نمک و چربی را به نصف کاهش دهند آمار سکته های قلبی تا 30٪ کم می شود.»
- دکتر لیلا محسنی فلوشیپ قلب اضافه می کند «دارو و درمان های جدید مثل استاتین ها (Statins) و مهارکننده های PCSK9 در کنار تغییر سبک زندگی به طرز قابل توجهی خطر حمله ی قلبی را کاهش داده اند.»
واکنش سازمان های بهداشتی
در سطح جهانی نهادهایی مانند American Heart Association (انجمن قلب آمریکا) و World Heart Federation (فدراسیون جهانی قلب) کمپین هایی برای آگاهی رسانی درباره عوارض بیماری عروق کرونر راه اندازی کرده اند. این کمپین ها شامل آموزش تغذیه سالم اهمیت فعالیت بدنی و غربالگری های منظم هستند.
در ایران نیز وزارت بهداشت طی طرح «قلب سالم برای همه» از سال 2021 برنامه ای برای کنترل فشار خون و دیابت — دو عامل اصلی بروز این بیماری — آغاز کرده است. این طرح با همکاری مراکز بهداشت محلی و پزشکان خانواده اجرا می شود.
پیشرفت های نوین در دارو و درمان بیماری عروق کرونر
در دهه ی اخیر پیشرفت های چشمگیری در دارو و درمان بیماری عروق کرونر (Coronary Artery Disease) صورت گرفته است. هدف این درمان ها کاهش گرفتگی رگ ها بهبود جریان خون به قلب و جلوگیری از سکته ی قلبی است. پژوهش های جدید نشان می دهد که ترکیب دارودرمانی مدرن با روش های تهاجمی سبک مانند آنژیوپلاستی بهترین نتایج را برای بیماران به همراه دارد.
همچنین تکنولوژی های تصویربرداری پیشرفته مانند سی تی آنژیوگرافی (CT Angiography) به پزشکان امکان می دهد تا قبل از بروز علائم شدید مشکلات عروقی را شناسایی و درمان کنند. این تحول نقطه ی عطفی در پزشکی پیشگیرانه محسوب می شود.
درمان های دارویی جدید برای بیماری عروق کرونر
درمان دارویی همچنان اولین خط دفاعی در مدیریت بیماری عروق کرونر است. داروهایی نظیر
- استاتین ها (Statins) برای کاهش کلسترول بد (LDL) و پیشگیری از تشکیل پلاک های چربی در دیواره ی رگ ها.
- بتابلوکرها (Beta-blockers) برای کاهش فشار خون و ضربان قلب.
- مهارکننده های PCSK9 نسل جدیدی از داروها که به صورت تزریقی عمل کرده و حتی در بیماران مقاوم به استاتین ها مؤثرند.
- داروهای ضد پلاکت (Antiplatelet Drugs) مانند آسپیرین برای جلوگیری از لخته شدن خون.
پزشکان تأکید می کنند که مصرف این داروها باید تحت نظارت دقیق متخصص قلب باشد زیرا تداخل دارویی یا مصرف نادرست می تواند عوارض جدی به دنبال داشته باشد.
روش های نوین جراحی و غیرجراحی
پیشرفت های فناوری در جراحی قلب نیز مسیر درمان بیماران را متحول کرده است. در گذشته عمل باز قلب (CABG) تنها گزینه برای ترمیم رگ های بسته بود اما امروزه روش های کم تهاجمی (Minimally Invasive) مانند استنت گذاری (Stenting) با موفقیت بالایی انجام می شوند.
همچنین استفاده از استنت های دارویی (Drug-Eluting Stents) که دارو را به تدریج آزاد می کنند خطر تنگی مجدد رگ ها را به میزان قابل توجهی کاهش داده است. در کنار این روش ها مطالعات جدید روی سلول درمانی (Cell Therapy) برای بازسازی بافت قلبی آسیب دیده نیز در مراحل آزمایشی قرار دارد و نویدبخش آینده ای امیدوارکننده است.
سوالات متداول درباره بیماری عروق کرونر
1. بیماری عروق کرونر چیست و چگونه ایجاد می شود؟
بیماری عروق کرونر (Coronary Artery Disease) زمانی رخ می دهد که رگ های تغذیه کننده قلب به دلیل تجمع چربی و کلسترول تنگ یا مسدود می شوند. این انسداد جریان خون را محدود کرده و می تواند به سکته قلبی منجر شود.
2. علائم اولیه بیماری عروق کرونر چیست؟
علائم اولیه شامل درد یا فشار قفسه سینه (آنژین) تنگی نفس خستگی مفرط و سرگیجه است. در برخی افراد به ویژه زنان این علائم ممکن است نامحسوس و گمراه کننده باشند.
3. چگونه می توان بیماری عروق کرونر را تشخیص داد؟
تشخیص از طریق ترکیبی از آزمایش خون نوار قلب (ECG) تست استرس اکوکاردیوگرافی و در موارد پیشرفته تر از آنژیوگرافی و CT آنژیوگرافی انجام می شود.
4. داروها چه نقشی در درمان بیماری عروق کرونر دارند؟
داروهایی مانند استاتین ها (Statins) بتابلوکرها (Beta Blockers) مهارکننده های ACE و داروهای ضدپلاکت (Antiplatelet Drugs) به کاهش فشار خون کاهش کلسترول و پیشگیری از لخته شدن خون کمک می کنند.
5. پیشگیری از بیماری عروق کرونر چگونه ممکن است؟
اصلاح سبک زندگی شامل تغذیه سالم ورزش منظم ترک سیگار و مدیریت استرس نقش کلیدی در پیشگیری دارد. کنترل دیابت و فشار خون نیز بسیار مهم است.
6. چه روش های نوین پزشکی برای درمان این بیماری وجود دارد؟
روش هایی مانند آنژیوپلاستی استنت گذاری دارویی جراحی بای پس و در آینده سلول درمانی به عنوان درمان های نوین برای بیماران پیشرفته به کار می روند.
7. چه زمانی باید فوراً به پزشک مراجعه کرد؟
در صورت تجربه درد شدید قفسه سینه که بیش از 15 دقیقه طول بکشد تنگی نفس تعریق سرد یا سرگیجه شدید باید فوراً به اورژانس مراجعه کرد. این علائم ممکن است نشانه حمله قلبی باشند.