کولیت چیست؟ علائم انواع و درمان
کولیت چیست؟ تعریف علمی و کلی
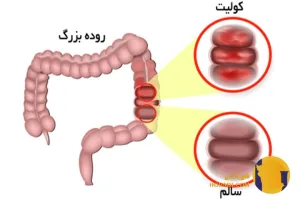
کولیت (Colitis) یکی از بیماری های التهابی روده است که در آن دیواره ی روده بزرگ دچار التهاب می شود. این التهاب می تواند از خفیف تا شدید متغیر باشد و گاهی حتی به زخم های جدی منجر شود.
واژه ی “کولیت” در پزشکی بیشتر به معنای التهاب کولون یا همان بخش انتهایی روده به کار می رود. این بیماری برای اولین بار در قرن 19 میلادی توسط پزشکان اروپایی به صورت علمی معرفی شد و امروزه یکی از رایج ترین بیماری های گوارشی مزمن محسوب می شود.
کولیت فقط یک اختلال ساده گوارشی نیست بلکه یک بیماری سیستمیک به شمار می رود که می تواند کیفیت زندگی بیمار را به شدت تحت تأثیر قرار دهد.
بیماران نه تنها با علائم جسمی مانند دل درد و اسهال درگیر می شوند بلکه اضطراب خستگی و محدودیت های اجتماعی نیز بخشی از تجربه ی روزمره آنهاست. همین موضوع باعث شده است که محققان کولیت را هم در دسته بیماری های جسمی و هم روان تنی مورد مطالعه قرار دهند.
تعریف علمی کولیت
کولیت از نظر علمی به التهاب مزمن یا حاد روده بزرگ اطلاق می شود. بسته به نوع بیماری التهاب ممکن است سطحی یا عمقی باشد و نواحی مختلفی از روده را درگیر کند. پزشکان معمولاً کولیت را با روش های تصویربرداری (Imaging) کولونوسکوپی (Colonoscopy) و آزمایش خون تشخیص می دهند.
- در کولیت اولسراتیو (Ulcerative Colitis) التهاب به طور مداوم از رکتوم (Rectum) شروع می شود و می تواند تا بخش های بالایی روده ادامه یابد.
- در کولیت میکروسکوپی (Microscopic Colitis) التهاب فقط در زیر میکروسکوپ دیده می شود و به همین دلیل علائم آن گاهی دیر تشخیص داده می شود.
این تعریف علمی کمک می کند تا کولیت از سایر بیماری های مشابه مثل سندروم روده تحریک پذیر (IBS) متمایز شود.
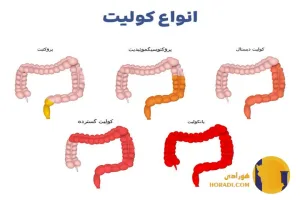
انواع کولیت آشنایی با هر نوع بیماری روده
کولیت فقط یک نوع ندارد بلکه مجموعه ای از بیماری های التهابی روده است که هرکدام ویژگی ها و علائم خاص خود را دارند. شناخت این انواع به بیماران کمک می کند تا راحت تر روند درمان را طی کنند و پزشکان نیز بتوانند درمان هدفمندتری ارائه دهند. در گزارش های پزشکی انواع کولیت به دو دسته ی اصلی مزمن و حاد تقسیم می شوند که هرکدام شامل زیرشاخه هایی هستند.
نکته جالب این است که برخی از انواع کولیت در سنین خاص یا در شرایط ویژه بروز می کنند. به عنوان مثال کولیت ایسکمیک (Ischemic Colitis) بیشتر در افراد بالای 60 سال دیده می شود در حالی که کولیت اولسراتیو اغلب در جوانان 15 تا 30 ساله آغاز می شود.
کولیت اولسراتیو و میکروسکوپی
کولیت اولسراتیو (Ulcerative Colitis) شایع ترین نوع کولیت است که التهاب از رکتوم شروع شده و می تواند بخش های زیادی از روده را درگیر کند. علائم آن شامل اسهال خونی درد شکمی و کاهش وزن است. این نوع بیماری ماهیت مزمن دارد و دوره های خاموشی و عود مکرر را تجربه می کند. درمان آن معمولاً با داروهای ضدالتهاب و در موارد شدید با جراحی انجام می شود.
کولیت میکروسکوپی (Microscopic Colitis) نوع دیگری است که در معاینه ی عادی کولونوسکوپی قابل مشاهده نیست و تنها با بررسی میکروسکوپی نمونه بافت (Biopsy) تشخیص داده می شود. علائم آن بیشتر شامل اسهال مزمن و آبکی است. هرچند کمتر شناخته شده اما شیوع آن در سال های اخیر در حال افزایش است.
کولیت ایسکمیک و عفونی
کولیت ایسکمیک (Ischemic Colitis) زمانی رخ می دهد که خون رسانی به روده کاهش پیدا کند. این وضعیت بیشتر در سالمندان یا بیماران قلبی-عروقی دیده می شود. علائم آن شامل درد ناگهانی شکم و وجود خون در مدفوع است. اگر به موقع درمان نشود می تواند منجر به آسیب دائمی بافتی شود.
کولیت عفونی (Infectious Colitis) ناشی از ورود باکتری ها ویروس ها یا انگل ها به روده است. این نوع کولیت معمولاً حاد و کوتاه مدت است و با درمان عفونت بهبود پیدا می کند. مسافران به مناطق آلوده و افرادی که آب یا غذای ناسالم مصرف می کنند بیشتر در معرض این نوع قرار دارند.
علائم کولیت نشانه هایی که نباید نادیده بگیرید
کولیت معمولاً به صورت تدریجی ظاهر می شود و علائم آن می تواند از خفیف تا شدید متغیر باشد. بسیاری از بیماران در ابتدا فکر می کنند مشکل شان یک مسمومیت غذایی ساده یا یک اختلال گوارشی موقت است. اما وقتی علائم تکرار می شوند و شدت می گیرند تازه متوجه می شوند که باید به پزشک مراجعه کنند.
شناخت علائم هشداردهنده اهمیت زیادی دارد چرا که مراجعه زودهنگام می تواند از پیشرفت بیماری و بروز عوارض خطرناک جلوگیری کند. پزشکان تأکید می کنند که هر فردی که بیش از 2 هفته علائم گوارشی مداوم دارد باید کولیت یا سایر بیماری های التهابی روده را در نظر بگیرد.
علائم گوارشی اصلی
علائم گوارشی کولیت شایع ترین نشانه های بیماری هستند و اغلب بیماران آنها را تجربه می کنند.
- اسهال مزمن (Chronic Diarrhea) که معمولاً همراه با خون یا مخاط است.
- درد شکمی (Abdominal Pain) که می تواند از خفیف تا شدید متغیر باشد.
- دفع خون در مدفوع (Bloody Stool) به عنوان یکی از بارزترین علائم هشداردهنده.
- نیاز فوری به اجابت مزاج (Urgency) که حتی زندگی روزمره فرد را مختل می کند.
این علائم ممکن است با شدت و مدت متفاوتی ظاهر شوند. در کولیت اولسراتیو معمولاً اسهال خونی بارزتر است در حالی که در کولیت میکروسکوپی اسهال آبکی بدون خون شایع تر دیده می شود.
علائم عمومی و خارج از روده
کولیت فقط یک بیماری گوارشی نیست بلکه می تواند کل بدن را تحت تأثیر قرار دهد. بسیاری از بیماران علاوه بر مشکلات روده علائم عمومی نیز تجربه می کنند.
- کاهش وزن ناخواسته (Unintentional Weight Loss)
- خستگی مداوم (Chronic Fatigue)
- تب خفیف تا متوسط (Mild to Moderate Fever)
- کم خونی (Anemia) به دلیل خون ریزی های مکرر روده ای
علاوه بر این در برخی موارد کولیت می تواند به بروز علائمی خارج از دستگاه گوارش مثل درد مفاصل التهاب چشم یا مشکلات پوستی منجر شود. این موارد نشان می دهد که کولیت ماهیت سیستمیک دارد و نباید تنها به عنوان یک بیماری روده ای ساده در نظر گرفته شود.
علل و عوامل خطر کولیت چرا دچار می شویم؟
کولیت یک بیماری چندعاملی است یعنی تنها یک دلیل مشخص برای بروز آن وجود ندارد. پزشکان معتقدند که ترکیبی از عوامل ژنتیکی ایمنی محیطی و سبک زندگی می توانند باعث بروز این بیماری شوند. درواقع کولیت نوعی واکنش غیرطبیعی سیستم ایمنی بدن به بافت روده است که منجر به التهاب می شود.
در سال های اخیر تحقیقات پزشکی نشان داده است که سبک زندگی مدرن تغذیه صنعتی و استرس های مزمن می توانند محرک اصلی شروع یا تشدید کولیت باشند. از همین رو بسیاری از بیماران می گویند علائم شان در دوره های استرس شدید یا بعد از مصرف غذاهای خاص مانند فست فودها شدت می گیرد.
عوامل ژنتیکی و ایمنی
نقش ژنتیک در کولیت پررنگ است. اگر یکی از اعضای خانواده به کولیت یا بیماری التهابی روده (IBD) مبتلا باشد احتمال ابتلای سایر اعضا نیز افزایش می یابد. برخی ژن ها مستقیماً با پاسخ ایمنی غیرطبیعی بدن در ارتباط هستند و باعث می شوند سیستم ایمنی به جای حمله به عوامل خارجی به بافت روده حمله کند.
از سوی دیگر عملکرد نامتعادل سیستم ایمنی می تواند التهاب مزمن ایجاد کند. به همین دلیل است که بسیاری از درمان های دارویی کولیت روی سرکوب یا تنظیم پاسخ ایمنی تمرکز دارند.
عوامل محیطی و سبک زندگی
عوامل محیطی نیز نقش مهمی در بروز کولیت دارند. برخی از مهم ترین آنها عبارت اند از
- رژیم غذایی ناسالم مصرف زیاد فست فود غذاهای چرب و پرادویه.
- مصرف داروها استفاده طولانی مدت از داروهای ضدالتهابی غیراستروئیدی (NSAIDs) می تواند ریسک کولیت را افزایش دهد.
- عفونت ها برخی عفونت های باکتریایی و ویروسی می توانند محرک التهاب روده باشند.
- سیگار کشیدن در کولیت کرون (Crohn’s Disease) سیگار عامل خطر است اما در کولیت اولسراتیو گاهی ترک ناگهانی سیگار علائم را آشکار می کند.
- استرس مزمن اگرچه عامل مستقیم کولیت نیست اما شدت علائم را به شکل قابل توجهی افزایش می دهد.
پزشکان بر این باورند که ترکیب این عوامل باعث می شود کولیت در برخی افراد فعال شود و در برخی دیگر هرگز بروز نکند.
تشخیص کولیت راه های پزشکی و آزمایشگاهی
تشخیص کولیت یکی از مهم ترین مراحل مدیریت بیماری است چرا که بسیاری از علائم آن با بیماری های گوارشی دیگر مثل سندروم روده تحریک پذیر (IBS) یا بیماری کرون (Crohn’s Disease) اشتباه گرفته می شوند. پزشکان برای رسیدن به یک تشخیص دقیق ترکیبی از معاینه بالینی آزمایش های آزمایشگاهی و روش های تصویربرداری را به کار می برند.
فرایند تشخیص معمولاً زمان بر است و نیاز به صبر و همکاری بیمار دارد. نکته مهم این است که مراجعه زودهنگام می تواند مانع از عوارض شدید بیماری شود. در بسیاری از موارد بیماران سال ها با علائم خفیف زندگی می کنند بدون اینکه بدانند مبتلا به کولیت هستند.
آزمایش های آزمایشگاهی و خون
پزشکان معمولاً اولین قدم در تشخیص کولیت را آزمایش خون و مدفوع می دانند. این آزمایش ها اطلاعات مهمی درباره وضعیت التهاب و سلامت بدن ارائه می دهند.
- آزمایش خون (Blood Test) بررسی سطح گلبول های سفید (White Blood Cells) برای نشان دادن التهاب هموگلوبین (Hemoglobin) برای تشخیص کم خونی و پروتئین واکنشی C (CRP) برای سنجش شدت التهاب.
- آزمایش مدفوع (Stool Test) بررسی وجود خون مخاط یا عفونت های باکتریایی و انگلی. این آزمایش به پزشکان کمک می کند تا کولیت عفونی از کولیت مزمن افتراق داده شود.
این آزمایش ها به تنهایی کافی نیستند اما شواهد اولیه ای در اختیار پزشک قرار می دهند تا تصمیم بگیرد آیا نیاز به بررسی های دقیق تر وجود دارد یا خیر.
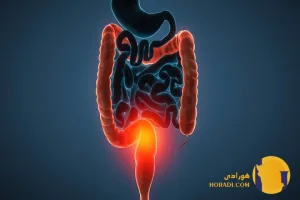
کولونوسکوپی و تصویربرداری پزشکی
یکی از مهم ترین ابزارهای تشخیص کولیت کولونوسکوپی (Colonoscopy) است. در این روش پزشک با استفاده از لوله باریک و دوربین داخل روده بزرگ را بررسی می کند. کولونوسکوپی امکان مشاهده مستقیم التهاب زخم ها و حتی نمونه برداری (Biopsy) از بافت روده را فراهم می کند.
علاوه بر کولونوسکوپی روش های دیگری نیز به کار می روند
- سی تی اسکن (CT Scan) برای بررسی التهاب شدید یا عوارضی مثل سوراخ شدن روده.
- ام آر آی (MRI) به ویژه در بیمارانی که به داروها پاسخ نمی دهند یا نیاز به بررسی دقیق تر دارند.
- سیگموئیدوسکوپی (Sigmoidoscopy) بررسی بخش انتهایی روده برای مواردی که کولونوسکوپی کامل امکان پذیر نیست.
این روش ها به پزشکان کمک می کنند نوع دقیق کولیت و شدت آن را مشخص کنند.
درمان کولیت دارو روش های جدید و مداخلات پزشکی
درمان این بیماری به عوامل مختلفی بستگی دارد از جمله نوع بیماری شدت علائم سن بیمار و واکنش بدن به داروها. هدف اصلی درمان کنترل التهاب کاهش علائم و پیشگیری از عوارض درازمدت است. برخلاف گذشته که گزینه های درمانی محدود بودند امروزه پیشرفت های چشمگیری در حوزه داروهای نوین و روش های جراحی صورت گرفته است.
باید توجه داشت که این بیماری یک بیماری مزمن محسوب می شود بنابراین درمان به معنای ریشه کن کردن بیماری نیست بلکه به معنای مدیریت و کنترل طولانی مدت است. پزشکان معمولاً ترکیبی از دارو تغییر سبک زندگی و در برخی موارد جراحی را توصیه می کنند.
داروهای رایج در درمان کولیت
پزشکان بسته به نوع و شدت این بیماری داروهای متفاوتی تجویز می کنند. برخی از مهم ترین داروهای مورد استفاده عبارت اند از
- داروهای ضدالتهابی (Anti-inflammatory Drugs) مانند مزالازین (Mesalazine) یا سولفاسالازین (Sulfasalazine) که به کاهش التهاب روده کمک می کنند.
- کورتیکواستروئیدها (Corticosteroids) برای کنترل حملات شدید بیماری اما به دلیل عوارض جانبی طولانی مدت مصرف آن محدود است.
- داروهای سرکوب کننده سیستم ایمنی (Immunosuppressants) مانند آزاتیوپرین (Azathioprine) و متوترکسات (Methotrexate) که از حمله سیستم ایمنی به روده جلوگیری می کنند.
- بیولوژیک ها (Biologics) داروهای نوین مثل اینفلیکسیماب (Infliximab) یا آدالیموماب (Adalimumab) که با هدف قرار دادن مولکول های خاص التهاب اثربخشی بالایی دارند.
این داروها معمولاً به صورت مرحله ای و با توجه به پاسخ بیمار مورد استفاده قرار می گیرند.
جراحی و روش های نوین درمان
اگر داروها نتوانند علائم این بیماری را کنترل کنند یا عوارض جدی مانند خونریزی شدید یا سوراخ شدن روده رخ دهد پزشکان به سراغ جراحی می روند. یکی از رایج ترین روش ها کولکتومی (Colectomy) یا برداشتن بخشی از روده بزرگ است.
در سال های اخیر درمان های نوینی نیز معرفی شده اند
- درمان های بیولوژیکی نسل جدید که روی مسیرهای خاص ایمنی تمرکز دارند.
- پیوند میکروبیوتای روده (FMT Fecal Microbiota Transplant) انتقال باکتری های مفید از فرد سالم به بیمار برای بازسازی تعادل میکروبی روده.
- داروهای هدفمند خوراکی که التهاب را در سطح سلولی کاهش می دهند.
هرچند هنوز هیچ درمان قطعی برای این بیماری وجود ندارد اما ترکیب روش های دارویی جراحی و نوین توانسته کیفیت زندگی بیماران را به شکل قابل توجهی بهبود دهد.
نقش تغذیه در مدیریت کولیت
غذاهایی که می خوریم می توانند التهاب روده را افزایش یا کاهش دهند. هیچ رژیم غذایی واحدی برای همه بیماران وجود ندارد اما برخی اصول کلی توصیه می شوند
- غذاهای مفید برنج سفید سوپ های سبک ماست پروبیوتیک میوه های پخته (مثل سیب و گلابی) سبزیجات بخارپز.
- غذاهای محرک غذاهای پرادویه سرخ شده فست فود نوشابه های گازدار و کافئین بالا.
- فیبر محلول (Soluble Fiber) مانند جو دوسر و موز که به کاهش اسهال کمک می کنند.
- پرهیز از لبنیات پرچرب زیرا در برخی بیماران باعث تحریک روده می شوند.
پزشکان پیشنهاد می کنند بیماران یک دفترچه غذایی داشته باشند تا ارتباط بین مصرف غذاها و شدت علائم خود را یادداشت کنند.
مدیریت سبک زندگی و استرس
استرس یکی از بزرگ ترین دشمنان بیماران کولیت است. تحقیقات نشان داده که فشارهای روانی می توانند دوره های خاموش بیماری را کوتاه تر کنند و عود بیماری را سرعت بخشند.
راهکارهای پیشنهادی برای مدیریت سبک زندگی
- ورزش منظم و سبک مثل پیاده روی یا یوگا.
- خواب کافی (حداقل 7 تا 8 ساعت در شب).
- تکنیک های آرام سازی مانند مدیتیشن (Meditation) یا تمرینات تنفس عمیق.
- کاهش مصرف سیگار و الکل که می توانند علائم کولیت را تشدید کنند.
- پشتیبانی اجتماعی از خانواده یا گروه های حمایتی بیماران.
عوارض کولیت پیامدهای احتمالی درازمدت
این بیماری اگر به موقع تشخیص داده نشود یا درمان آن به درستی انجام نشود می تواند عوارض جدی و درازمدتی برای بیمار ایجاد کند. این عوارض نه تنها محدود به روده هستند بلکه ممکن است بخش های دیگری از بدن را نیز درگیر کنند. پزشکان تأکید دارند که مدیریت مستمر بیماری و پیگیری منظم درمان مهم ترین راه پیشگیری از این مشکلات است.
بر اساس مطالعات جهانی حدود 10 تا 20 درصد بیماران کولیت اولسراتیو ممکن است در طول زندگی خود به عوارض جدی روده ای دچار شوند بنابراین شناخت این عوارض اهمیت ویژه ای دارد.
عوارض روده ای کولیت
برخی از عوارض اصلی کولیت مستقیم به خود روده مربوط می شوند
- خونریزی شدید روده (Severe Intestinal Bleeding) که نیاز به درمان اورژانسی دارد.
- سوراخ شدن روده (Perforation) که می تواند تهدیدکننده زندگی باشد.
- انسداد روده (Bowel Obstruction) ناشی از زخم ها یا التهاب مزمن.
- کولوپولیتیس و سرطان روده بزرگ (Colorectal Cancer) که ریسک آن در بیماران با کولیت طولانی مدت افزایش می یابد.
این عوارض معمولاً در بیماران با دوره های طولانی بیماری و التهاب کنترل نشده بیشتر مشاهده می شوند.
عوارض خارج از روده
این بیماری می تواند تأثیرات سیستمیک نیز داشته باشد و علائم خارج از روده ایجاد کند
- التهاب مفاصل (Arthritis) و درد مزمن در زانو مچ و ستون فقرات.
- مشکلات پوستی مانند کهیر یا زخم های پوستی (Erythema Nodosum).
- التهاب چشم (Uveitis) و سایر اختلالات بینایی.
- کم خونی مزمن (Chronic Anemia) ناشی از خونریزی طولانی مدت.
- خستگی شدید و کاهش کیفیت زندگی (Fatigue and Reduced QoL).
شیوع جهانی کولیت اولسراتیو
مطالعات نشان داده اند که شیوع این بیماری در کشورهای توسعه یافته بیشتر از کشورهای در حال توسعه است. در سال 2023 شیوع این بیماری در سطح جهانی حدود 5 میلیون نفر برآورد شده است. این در حالی است که در سال 2019 تعداد مبتلایان به بیماری های التهابی روده (IBD) در سطح جهانی حدود 4.9 میلیون نفر بوده است.
در ایالات متحده آمریکا تخمین زده می شود که حدود 2.4 تا 2.8 میلیون نفر به بیماری های التهابی روده مبتلا هستند. این بیماری ها در حال افزایش هستند و پیش بینی می شود که تعداد مبتلایان در آینده بیشتر شود.
وضعیت کولیت اولسراتیو در ایران
در ایران نیز شیوع این بیماری در حال افزایش است. مطالعات نشان داده اند که در سال های اخیر تعداد مبتلایان به بیماری های التهابی روده در ایران افزایش یافته است. برای مثال در سال 2021 تعداد مبتلایان به این بیماری ها در ایران حدود 30 هزار نفر بوده است و پیش بینی می شود که این تعداد تا سال 2035 به حدود 69 هزار نفر برسد.
این روند نشان دهنده شیوع روزافزون این بیماری در کشور است.در مطالعه ای ملی در ایران تعداد بیماران مبتلا به کولیت اولسراتیو حدود 7793 نفر گزارش شده است. در این مطالعه نسبت مرد به زن در بیماران مبتلا به این بیماری 1.28 بوده است. همچنین سن میانه تشخیص این بیماری در بیماران حدود 29.2 سال بوده است.
روند افزایشی شیوع در کشورهای در حال توسعه
مطالعات نشان داده اند که در کشورهای در حال توسعه شیوع بیماری های التهابی روده در حال افزایش است. این افزایش ممکن است به دلیل تغییرات سبک زندگی رژیم غذایی و عوامل محیطی باشد.
در ایران پیش بینی می شود که تعداد مبتلایان به بیماری های التهابی روده در آینده افزایش یابد. برای مثال در سال های اخیر تعداد مبتلایان به این بیماری ها در ایران افزایش یافته است و پیش بینی می شود که این روند ادامه یابد.
روایت واقعی از زندگی با کولیت داستان بیماران
زندگی با کولیت می تواند چالش های روزمره فراوانی ایجاد کند. بیماران اغلب با دردهای شکمی اسهال مزمن خستگی و محدودیت های اجتماعی روبه رو هستند. اما روایت های واقعی نشان می دهند که با مدیریت مناسب درمان دارویی و تغییر سبک زندگی می توان کیفیت زندگی را به شکل قابل توجهی بهبود داد.
این بخش به داستان چند بیمار واقعی می پردازد تا خواننده بتواند زندگی روزمره با کولیت را بهتر درک کند و اهمیت تشخیص و درمان به موقع را مشاهده کند.
داستان بیمار اول تجربه با کولیت اولسراتیو
مریم 27 ساله از 20 سالگی با کولیت اولسراتیو دست و پنجه نرم می کند. او از دوره های اسهال خونی و درد شدید شکم شکایت داشت و سال ها فکر می کرد مشکلش مسمومیت غذایی یا سندروم روده تحریک پذیر است. پس از مراجعه به پزشک و انجام کولونوسکوپی تشخیص کولیت اولسراتیو داده شد.
مریم با داروهای ضدالتهاب و بیولوژیک همراه با تغییر در رژیم غذایی و مدیریت استرس توانست علائم خود را کنترل کند. او می گوید «وقتی متوجه شدم بیماری من قابل کنترل است کیفیت زندگی ام به شدت بهتر شد و دیگر از خانه بیرون رفتن و فعالیت اجتماعی نمی ترسم.»
داستان بیمار دوم تجربه با کولیت میکروسکوپی
آرش 35 ساله علائم خفیف اما مداوم اسهال آبکی داشت که به مدت دو سال ادامه یافت. ابتدا هیچ آزمایشی نشان نمی داد که مشکلی جدی وجود دارد. سرانجام پزشک نمونه برداری میکروسکوپی از روده انجام داد و تشخیص کولیت میکروسکوپی داده شد.
با رژیم غذایی مناسب مصرف پروبیوتیک ها و داروهای کاهش التهاب آرش توانست زندگی روزمره خود را بدون وقفه ادامه دهد. او می گوید «مهم ترین نکته این است که صبور باشی و همه توصیه های پزشک را دنبال کنی. این بیماری بدون کنترل می تواند زندگی را سخت کند اما با مدیریت درست قابل تحمل است.»
دیدگاه متخصصان درباره کولیت نظرات و توصیه ها
متخصصان گوارش تأکید می کنند که این بیماری یک بیماری پیچیده و سیستمیک است و مدیریت آن نیازمند رویکرد جامع است. درمان تنها با دارو کافی نیست بلکه ترکیبی از مراقبت پزشکی تغییر سبک زندگی و آگاهی بیمار اهمیت دارد.
پزشکان همچنین بر اهمیت تشخیص زودهنگام و پیگیری منظم تأکید دارند چرا که تشخیص دیرهنگام می تواند منجر به عوارض شدید و مزمن شود.
توصیه های بالینی متخصصان
- کنترل التهاب روده استفاده از داروهای ضدالتهاب و بیولوژیک ها طبق نظر پزشک.
- پیگیری منظم انجام کولونوسکوپی و آزمایش های دوره ای برای بررسی روند بیماری.
- تغذیه مناسب مشورت با متخصص تغذیه برای رعایت رژیم غذایی سالم و متعادل.
- مدیریت استرس استفاده از روش های آرام سازی مانند مدیتیشن یوگا و مشاوره روانشناسی.
- آگاهی بیمار آموزش بیمار برای شناسایی علائم هشداردهنده و رعایت برنامه درمانی.
واکنش ها و نظرات مسئولان بهداشتی
- پزشکان و دانشگاهیان بر افزایش آگاهی عمومی و آموزش بیماران برای تشخیص زودهنگام تأکید دارند.
- سازمان های بهداشتی برنامه های پیشگیری و مدیریت بیماری های التهابی روده را در اولویت قرار داده اند.
- متخصصان تغذیه توصیه می کنند بیماران رژیم غذایی شخصی شده داشته باشند و غذاهای محرک را محدود کنند.
این دیدگاه ها نشان می دهند که مدیریت این بیماری نیازمند همکاری میان پزشک بیمار و سیستم سلامت است و تنها درمان دارویی کافی نیست.
خط زمان مهم در تاریخچه کولیت
تاریخچه این بیماری به بیش از یک قرن پیش بازمی گردد و در طول این مدت شناخت از علل تشخیص و درمان آن به طور قابل توجهی پیشرفت کرده است. بررسی خط زمان این بیماری نشان می دهد که چگونه تحقیقات علمی پیشرفت تکنولوژی و درمان های نوین کیفیت زندگی بیماران را بهبود بخشیده اند.
| سال | رویداد مهم |
|---|---|
| 1859 | اولین شناسایی علمی کولیت توسط پزشکان اروپایی و ثبت علائم بالینی آن |
| 1930 | توصیف کولیت اولسراتیو به عنوان یک بیماری مزمن و افتراق آن از سایر اختلالات روده |
| 1950 | معرفی آزمایشهای اولیه خون و مدفوع برای تشخیص التهاب روده |
| 1960 | پیشرفت در روشهای کولونوسکوپی و نمونهبرداری بافت روده |
| 1980 | استفاده گسترده از داروهای ضدالتهابی سولفاسالازین و مزالازین |
| 1990 | ظهور داروهای سرکوبکننده سیستم ایمنی و بیولوژیکها |
| 2000 | تحقیقات پیشرفته در زمینه ژنتیک و میکروبیوم روده |
| 2010 | توسعه روشهای درمان نوین مانند پیوند میکروبیوتای روده و داروهای هدفمند |
| 2020 | افزایش آگاهی عمومی، گروههای حمایتی و برنامههای پیشگیری در سطح جهانی |
سوالات متداول درباره کولیت (FAQ)
1. کولیت چیست و چه انواعی دارد؟
کولیت (Colitis) التهاب روده بزرگ است و انواع اصلی آن شامل کولیت اولسراتیو کولیت میکروسکوپی کولیت ایسکمیک و کولیت عفونی می شود. هر نوع ویژگی ها و شدت علائم متفاوتی دارد.
2. علائم شایع کولیت کدام اند؟
علائم شامل اسهال مزمن درد شکمی خون در مدفوع کاهش وزن خستگی و گاهی تب است. برخی بیماران ممکن است علائم خارج روده ای مانند درد مفاصل یا مشکلات پوستی هم تجربه کنند.
3. چه عواملی باعث بروز کولیت می شوند؟
ترکیبی از عوامل ژنتیکی سیستم ایمنی غیرطبیعی سبک زندگی تغذیه ناسالم استرس و برخی عفونت ها می تواند باعث کولیت شود.
4. چگونه کولیت تشخیص داده می شود؟
تشخیص با ترکیبی از معاینه بالینی آزمایش خون و مدفوع کولونوسکوپی و نمونه برداری بافت روده انجام می شود. این روش ها به پزشک کمک می کنند نوع و شدت را مشخص کند.
5. درمان کولیت چگونه است؟
درمان شامل داروهای ضدالتهاب کورتیکواستروئیدها داروهای سرکوب کننده سیستم ایمنی بیولوژیک ها تغییر سبک زندگی و در موارد شدید جراحی است. هدف درمان کنترل التهاب و پیشگیری از عوارض است.
6. آیا رژیم غذایی می تواند به کنترل کولیت کمک کند؟
بله. مصرف غذاهای سبک و پخته پروبیوتیک ها میوه ها و سبزیجات مناسب و پرهیز از غذاهای پرادویه و فست فود می تواند به کاهش شدت علائم کمک کند.
7. آیا کولیت قابل پیشگیری است؟
اگرچه قابل پیشگیری کامل نیست اما مدیریت سبک زندگی تغذیه سالم کنترل استرس و پیگیری درمان پزشکی می تواند شدت و دفعات عود بیماری را کاهش دهد.









































